Caso clínico tomado de Naeem F, Quinn T. Pract Neurol 2024;24:448455. doi:10.1136/pn-2023-003833
Hombre de 86 años valorado por el equipo de neurología en el servicio de urgencias. Se encontraba almorzando en un cuando el personal notó que tenía dificultad para hablar.
AP: degeneración macular, HTA, enfermedad coronaria, hipotiroidismo, deterioro cognitivo leve y cáncer de próstata. Toma múltiples medicamentos, pero no recibe anticoagulantes. Vive solo, cuenta con apoyo domiciliario cuatro veces al día y camina distancias cortas con ayuda de un caminador con ruedas.
EF: 3 horas después del inicio de los síntomas, presenta dificultad marcada para expresarse (disfasia no fluente) y debilidad del lado derecho del cuerpo. NIHSS 18. RM: muestra cambios isquémicos tempranos en el territorio de la ACM izquierda con un vaso hiperdenso, atrofia cerebral e hiperintensidades de la sustancia blanca.
La gran pregunta es:
¿Debe este paciente recibir trombólisis intravenosa y trombectomía mecánica?
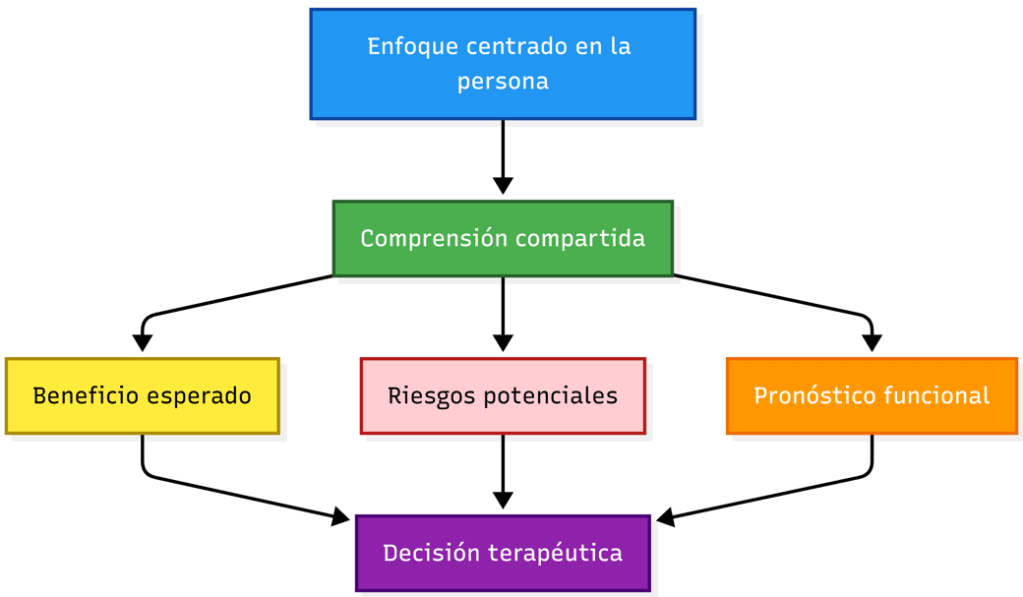
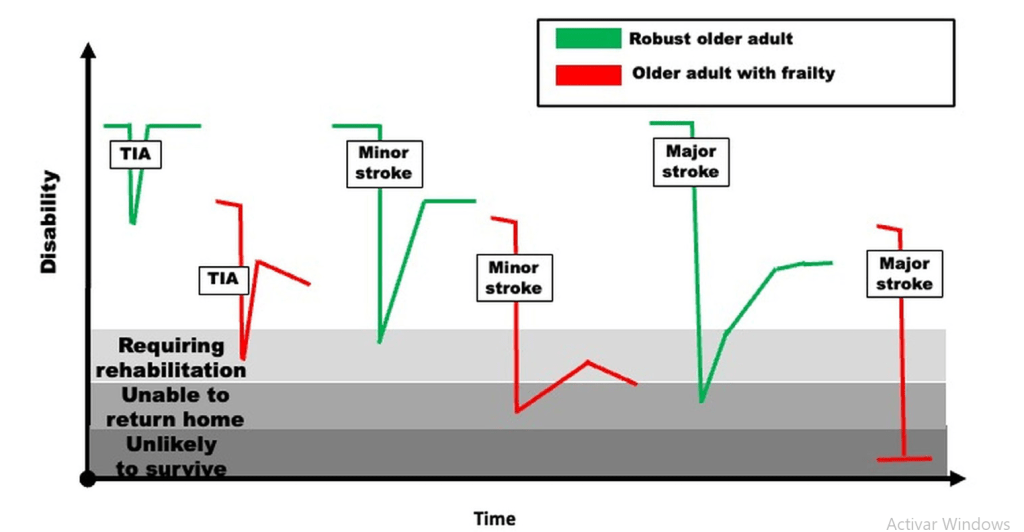
Edad no es lo mismo que fragilidad
Función (mRS) no es lo mismo que fragilidad (CSF)
Aunque el mRS pre-ictus se utiliza de forma habitual para estimar el estado funcional previo, esta escala presenta limitaciones psicométricas, especialmente cuando se intenta captar la complejidad del envejecimiento y la vulnerabilidad biológica.
Dos escenarios, dos formas de cuidar ante fragilidad severa
Clasificación basal del paciente

Escenario 1: abordaje altamente intervencionista
El paciente fue remitido para trombectomía mecánica, pero se mostró confundido y resistente al procedimiento, por lo que la intervención se realizó bajo anestesia general. Posteriormente, requirió estancia en una unidad de cuidados intermedios, donde desarrolló una bacteriemia asociada a acceso venoso central, lo que obligó a un tratamiento antibiótico prolongado.
Los trastornos de la deglución llevaron a la necesidad de alimentación por sonda nasogástrica. Sin embargo, el paciente retiraba repetidamente la sonda, los electrodos de monitorización ECG y las cánulas intravenosas, mostrándose cada vez más angustiado y agitado.
A pesar de la intervención del equipo de rehabilitación, los avances funcionales fueron mínimos. Permaneció físicamente dependiente, con comunicación muy limitada. Tras varias semanas, desarrolló una neumonía por aspiración.
Pese a recibir tratamiento médico óptimo, incluidos antibióticos y soporte inotrópico, su condición continuó deteriorándose. Fue encontrado sin respuesta y, tras intentos prolongados de reanimación cardiopulmonar, se confirmó su fallecimiento.
Escenario 2: abordaje centrado en la persona y la fragilidad
El paciente presentaba dificultades para expresar sus deseos, pero parecía resistirse a las intervenciones médicas. El equipo de ictus habló con su familia, quienes describieron meses de deterioro cognitivo y físico, recientemente agravado por el fallecimiento de su esposa.
A pesar del cuidado domiciliario y el apoyo familiar, consideraban que un ingreso a una institución de cuidados sería probablemente necesario en el corto plazo. Refirieron además que el paciente había evitado médicos y hospitales a lo largo de su vida y que había expresado de forma clara su deseo de no vivir con discapacidad.
El paciente fue revaluado con la Clinical Frailty Scale, con un puntaje de 6 (fragilidad moderada). En acuerdo con la familia, se optó por un enfoque de cuidado de soporte. Se racionalizaron los medicamentos y se organizó su ingreso a la unidad de ictus. Se tomó la decisión de permitir la alimentación por vía oral, aceptando el riesgo asociado.
Posteriormente, desarrolló síntomas compatibles con neumonía por aspiración. Los síntomas fueron tratados de forma paliativa y el paciente falleció acompañado por su familia.
La identificación de la fragilidad debe actuar como un punto de inflexión que invite a una evaluación integral del paciente y de su abordaje terapéutico. En este contexto, la excelencia clínica no se limita a la aplicación de intervenciones, sino que incluye la capacidad de individualizar, adaptar las decisiones y acompañar el proceso de enfermedad.

Nota editorial:Contenido elaborado con apoyo de inteligencia artificial como recurso editorial, y revisado bajo criterios médicos y científicos con fines educativos.

Deja un comentario